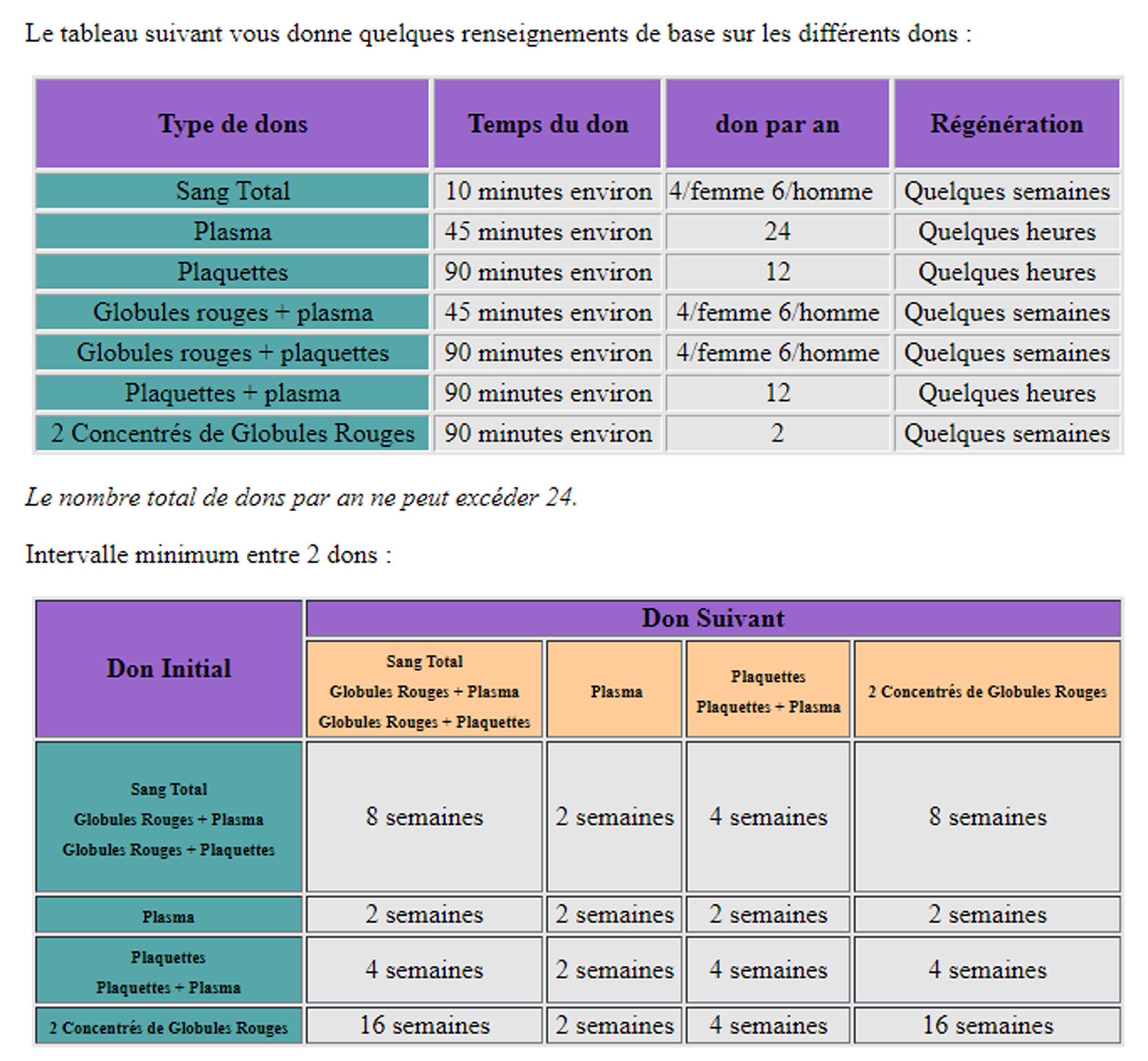
Les différents dons pourquoi donner ?
Don de sangDon d'organesDon de moelle osseuse
Don du sang : «Grande cause nationale 2009»
Le Premier ministre François Fillon avait choisi comme thème, pour la grande cause nationale 2009, «le don d’organes, le don de sang, le don de plaquettes et le don de moelle osseuse».
Ces labels, attribués par le Premier ministre, permettent à des organismes à but non lucratif qui souhaitent organiser des campagnes faisant appel à la générosité publique d’obtenir des diffusions gratuites (label «grande cause national») ou des tarifs préférentiels (label «campagne d’intérêt général») sur les radios et télévisions publiques.
Le Premier ministre avait souhaité attribuer le label «grande cause nationale» pour les dons d’organes, de sang, de plaquettes et de moelle osseuse car malgré les efforts et l’engagement de tant de nos concitoyens, les besoins non couverts demeurent préoccupants.
En effet, les besoins en produits sanguins sont en constante augmentation alors que le nombre de donneurs stagne. Chaque année, les dons de sang, de plaquettes et de plasma, dont il n’existe pas de substitut, sont nécessaires à plus d’un million de malades. Ainsi, en appui des campagnes régulières de promotion engagées chaque année par l’Etablissement Français du Sang et l’ABM, une sensibilisation particulière des Français pourra être réalisée en 2009 par les associations concernées. Pour mémoire, la grande cause nationale 2008 était « l’Institut Pasteur », et en 2007 le collectif «Alzheimer».
En attribuant le label « Grande cause nationale » au don du sang, le gouvernement reconnaissait ainsi que ce geste simple, généreux et solidaire, était plus que jamais indispensable.
Pourquoi donner son sang?
La transfusion sanguine est souvent mal perçue.
« Elle est souvent associée dans l’imaginaire du grand public à l’utilisation exclusive d’un don de sang pour restaurer la masse sanguine d’un grand accidenté de la route ».
Or, la réalité de la transfusion sanguine est bien différente.
Il faut savoir qu’on transfuse aujourd’hui séparément les composants sanguins (globules rouges, plaquettes, plasma, globules blancs) en fonction de la pathologie du patient, dans des spécialités médicales aussi différentes que la cancérologie, l’hématologie, l’obstétrique, la gastro-entérologie…
« Dans de multiples cas chirurgicaux ou médicaux, la transfusion sanguine est indispensable à la mise en place de protocoles thérapeutiques ».
Par exemple, les plaquettes sont indispensables dans le traitement des leucémies lorsque la chimiothérapie a détruit les cellules sanguines.
Le plasma sanguin est aussi utilisé pour la fabrication des médicaments dérivés du sang destinés aux traitements des hémophiles mais aussi pour le traitement des grands brûlés.
Enfin les globules rouges sont utilisés en cas d’hémorragies importantes consécutives à un accident ou à une opération.
Les femmes enceintes, les hémophiles, les accidentés de la route ou les personnes atteintes d’un cancer sont, à chaque instant, sauvés grâce à une transfusion.
L’allongement de l’espérance de vie et le nombre de malades nécessitant l’utilisation d’une thérapeutique transfusionnelle est en augmentation. Dans le même temps, les progrès de la médecine permettent le traitement de patients par chimiothérapie lourde pour leucémie et/ou cancer à des âges de plus en plus avancés. Sur les cinq dernières années, les besoins en produits sanguins ont augmenté en France de 10%. Il faut aujourd’hui plus de 2,5 millions de dons de sang par an en France pour faire face à la demande.
Aujourd’hui, le traitement de ces maladies graves est devenu possible grâce à la transfusion sanguine et aux 2 million 200.000 volontaires (moyenne observée dans l’Hexagone) qui, chaque année, font don de leur sang. Aujourd’hui 2/3 des donneurs sont des femmes, elles sont plus courageuses devant la seringue.
Mais ou sont cachés nos hommes, nous les attendons…
Ah c’est plus ça, aujourd’hui le mâle manque de virilité, de courage, affalés devant la télé avec une bière à la mains.
Certainement que nos anciens doivent se retourner dans leurs tombe.
Pourtant plus de 95% de la population française plébiscite le don de sang comme un acte positif, et que 80% des personnes interrogées affirment être prêtes à passer à l’acte si l’urgence le nécessitait (c’est du moins ce qu’elles ont répondu).
Alors pourquoi ce décalage avec la réalité?
Pour donner son sang, il suffit d’être en bonne santé et de ne pas avoir eu, dans les mois précédant le don, un comportement à risque (voyages dans des pays étrangers, rapports sexuels non protégés…). Les critères sont les suivants:
- L’âge requis est de 18 à 70 ans pour le don du sang total
- Il faut être en bonne santé
- Il ne faut pas être à jeun
La forme la plus courante de don est celle du don de sang total qui dure de 30 à 45mn.
Mais il existe d’autres types de don faisant appel à des techniques spécialisées :
Quels sont les principes qui régissent le don de sang ?
Quelque soit le type de don, don total ou don de plaquettes ou de plasma, 5 principes gouvernent la transfusion sanguine :
Qui peut donner son sang ?
Info : Arrêté du 12 janvier 2009 fixant les critères de sélection des donneurs de sang (dont l’allongement de l’âge des donneurs à 70 ans)
Le don de sang permet de soigner plus de 500 000 malades et améliore ainsi chaque jour la vie de nombreux patients. Il a pour but, par exemple, aux enfants atteints de drépanocytose de calmer leurs crises, de traiter les personnes atteintes d’un cancer après une chimiothérapie ou d’accompagner le traitement des personnes atteintes d’un déficit immunitaire grave.
L’Etablissement Français du Sang, doit prendre toutes les mesures pour que le don de sang ne soit pas néfaste pour le malade par la transmission d’une bactérie, d’un virus, d’un parasite ou de substances dangereuses. Il doit également veiller à la santé des donneurs. Pour ces deux raisons, il existe des cas pour lesquels tu ne peux pas donner ton sang.
Tu trouveras dans ce document, une liste d’ajournements. Elle n’est pas exhaustive. Seul le médecin est habilité à décider l’aptitude d’une personne à donner ou non son sang. Cette liste te permettra néanmoins, dès à présent de faire une première évaluation. Elle peut également te permettre de te déplacer au bon moment.
A toi de jouer maintenant !
Pour te protéger, ne pas altérer ton état de santé
Tu ne peux pas donner ton sang dans les cas suivants:
L’ajournement est définitif pour le don de sang des donneurs qu’il s’agisse de transfusion sanguine, de greffe d’organes, de tissus ou de cellules dans un souci de protection du malade mais aussi de toi donneur.
Si tu as un doute, le médecin de prélèvement est là pour te renseigner. Tu trouveras ces coordonnées sur notre site internet : www.dondusang.net, rubrique où donner.
Pour protéger le malade qui va recevoir un don de sang
Tu ne peux pas donner ton sang dans les cas suivants:
Infections en cours :
Exposition à des risques d’infection :
Quels sont les principes qui régissent le don de sang ?
- Tous
- Vrai ou faux contre-indications
- Vrai ou faux informations sur le don
- Vrai ou faux sécurité et éthique
Vrai, les plaquettes sont l’une des composantes du sang avec les globules rouges et le plasma.
Faux, le don d’aphérèse, c’est-à-dire le don de l’une des composantes du sang (plaquettes ou plasma), est, au contraire, moins fatiguant car les autres éléments du sang sont restitués.
Vrai, le sang humain est irremplaçable et présente des caractéristiques trop complexes pour être parfaitement substitué par un autre produit.
Vrai, l’E.F.S. a 154 sites fixes partout en France.
Vrai, nous avons besoin de 10% de dons supplémentaires par an pour assurer des produits sanguins à tous les malades.
Faux, 30% des donneurs ont moins de 30 ans.
Faux, le sang est séparé en ses différentes composantes. La personne malade, ne reçoit que ce dont elle a besoin.
Vrai, les femmes, elles, peuvent donner jusqu’à 4 fois par an.
Vrai, le donneur reçoit une lettre pour le prévenir et effectuer des tests de contrôle nécessaires.
Faux, pour donner son sang il faut être reconnu médicalement apte au don et ne pas avoir été dans une situation considérée comme à risque pour vous protéger et protéger le receveur.
Faux, le don de sang est anonyme.
Faux, le matériel est stérile et à usage unique.
Faux, un médecin est amené parfois à contre-indiquer un donneur dans l’intérêt du receveur.
En effet par mesure de sécurité il est préférable de contre-indiquer un donneur pour protéger le malade.
Vrai, quelque soit le type de tabac utilisé, tu peux donner ton sang.
Vrai. On ne peut prélever plus de 13% du volume sanguin alors que l’on doit prélever 400 ml de volume sanguin pour obtenir un bénéfice thérapeutique.
Vrai, car tout passage de la barrière cutanée représente un risque de transmission de virus.
Faux, il convient d’attendre 1 semaine pour éviter tout risque de transmission de bactéries.
Faux, être à jeun n’est pas nécessaire. Au contraire, mieux vaut avoir pris un repas léger.
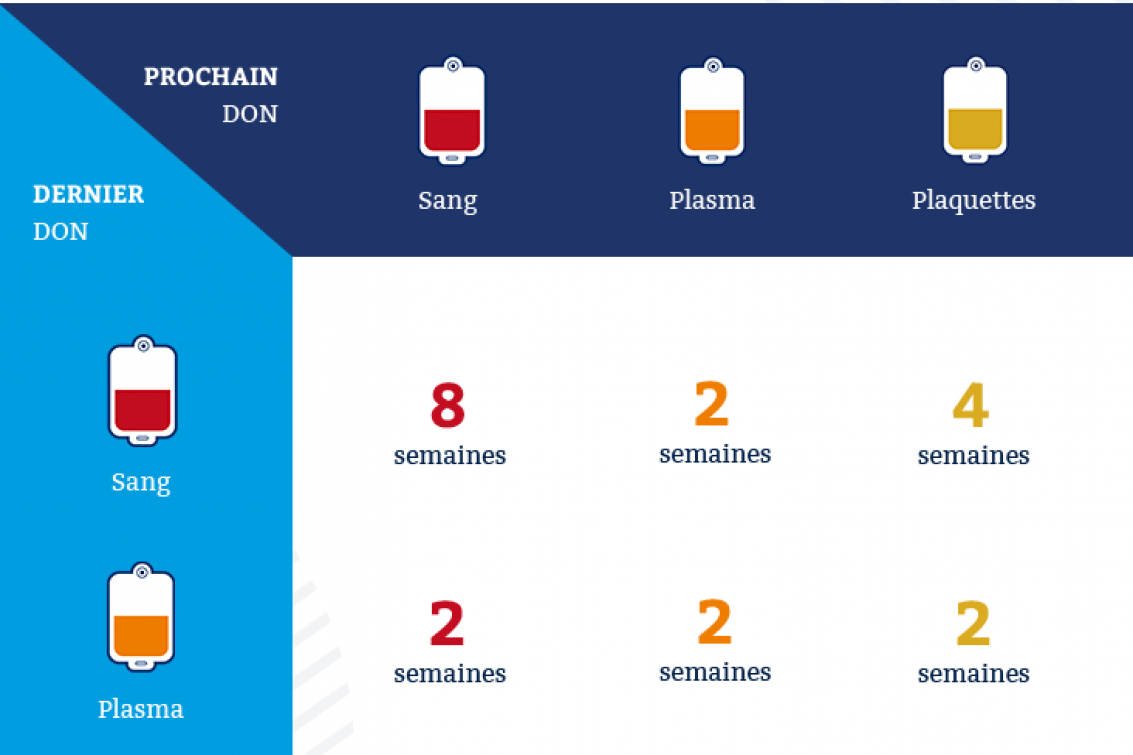
Faux, il faut respecter un délai de 8 semaines entre 2 dons de sang total.
Quels sont les principaux usages des produits sanguins ?
On ne transfuse jamais une poche de sang. Le don de sang permet de compenser un manque et seul l’élément manquant est transfusé.
C’est pourquoi avant de distribuer le sang, on le sépare en ses différentes composantes qui sont : les plaquettes, le plasma et les globules rouges.
NB : les globules blancs, sont la 4ème composante du sang, mais sont très rarement transfusés.
Demandez votre carte de donneur
Elle est gratuite et vous sera délivrée par:
France Adot, 373 rue de Périgueux, 16000 Angoulême
Tél. 05.45.39.24.50
www.france-adot.org
Nous disposons de quelques demandes de carte de donneur, nous contacter.
«Nous devons prendre conscience que nous sommes les seules sources d’organes et que notre corps est une richesse fabuleuse. Ne pas en faire profiter les autres est comparable à se faire enterrer avec tous ses trésors… Tout ce qui n’est pas donné est perdu»
(Professeur Christian Cabrol)
Chers Amis, vous qui êtes en bonne santé, parlez en autour de vous, faites ce don pour la vie.
Nous pouvons tous un jour ou l’autre être confrontés au besoin d’une greffe que ce soit pour nous comme pour tous ceux qui nous sont chers.
Parlez-en dans vos comités, à vos amis, à vos proches.
Nous avons la chance de vivre clans un pays où les chirurgiens destinés aux transplants sont de haute technicité, nos hôpitaux à la pointe du progrès.
Penser aux autres est un acte d’espoir pour tous. Pensez à ceux qui attendent, certains depuis plusieurs années. Vous êtes leur seul espoir.
Article rédigé par le service juridique et social national, avec l’aide de Mme Le Juez, responsable juridique département Manche.
Remerciements à l’association France Adot.





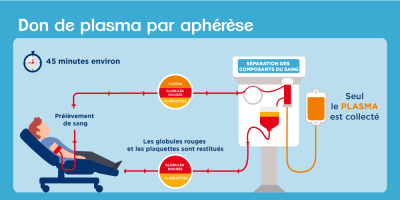 Don plasma et don de sang : quelle différence ?
Don plasma et don de sang : quelle différence ?